ویتیلیگو نوعی اختلال پیگمنت است که شامل پوست، مو و گاهی غشاهای مخاطی میشود. همه انواع پوستی تحت تأثیر قرار میگیرند و در موارد نادر، عنبیه چشم ممکن است بیرنگ شده باشد. ویتیلیگو پیشرونده و مزمن است، اما برخی بیماران بهطور خودبخود repigment میکنند، اگرچه این غیرمعمول است. این اختلال حدود 1 درصد از جمعیت آمریکا و 0.1 درصد از جمعیت جهان را تحت تأثیر قرار میدهد. ویتیلیگو میتواند در هر سنی رخ دهد، اما متوسط سن شروع 20 سال است. تفاوتی در شیوع بین مردان و زنان وجود ندارد، اما زنان به خاطر نگرانیهای زیبایی بیشتر مراجعه میکنند.در ادامه مجله ویتابیوتیکس، درمان ویتیلیگو را به طور کامل بررسی می کند:
علل و علائم ویتیلیگو: بررسی انواع مختلف این اختلال پوستی
ویتیلیگو یک اختلال پیچیده است و علت دقیق آن نامعلوم. این وضعیت بهطور کلی بهصورت لکههای هیپوپیگمنته در قسمتهایی تظاهر مییابد که بهطور معمول هیپرپیگمنته هستند، مانند صورت، دستها و آرنج. اختلال را میتوان بهصورت لوکالیزه، ژنرالیزه، یا یونیورسال طبقهبندی کرد. ویتیلیگو لوکالیزه به یک ناحیه عمومی محدود شده است، درحالیکه ویتیلیگو ژنرالیزه بیش از یک منطقه را درگیر میکند که شامل غشاهای مخاطی میشود. ویتیلیگو یونیورسال از دست دادن رنگدانههای متقارن است و معمولاً پوستی در بیش از 80 درصد پوست است. اگرچه مکانیزم دقیق مشخص نیست، هیپوپیگمنتاسیون که مشخصه ویتیلیگو است، به دلیل عدم حضور ملانوسیتهای کارکردی (سلولهای تولیدکننده ملانین) رخ میدهد.
عوامل ژنتیکی و غیر ژنتیکی در ایجاد پاتوفیزیولوژی این وضعیت دخیل هستند، بهطوریکه ۱۸ درصد تا ۲۰ درصد از تمام موارد دارای ویژگی خانوادگی هستند. عوامل غیرژنتیکی که از نظر تئوری با آسیب ملانوسیت مرتبط هستند عبارتند از نقص خود ایمنی، نقص ملانوسیت، استرس سیستم اکسیداتیو – آنتیاکسیدان و آسیب عصب. نمونه خون محیطی از بیمار ویتیلیگو نشان داده که حاوی اتو آنتیبادیهای مخصوص ملانوسیت و سلولهای T سیتوتوکسیک است و یک اختلال ایمنی خود را نشان میدهد. تحقیقات دیگر دریافتهاند که یک ناهنجاری ذاتی در ملانوسیتها وجود دارد که باعث میشود آنها بیشتر در معرض تروما و تغییرات محیطی قرار بگیرند (تروما که منجر به ظهور ویتیلیگو میشود، منجر به نقصهای ملانوسیتیک و نیز آسیبهای عصبی میشود). در نهایت، اپیدرم بیماران ویتیلیگو نشان داده که سطح بالایی از پراکسید هیدروژن را حفظ میکند. این تجمع منجر به استرس اکسیداتیو در اپیدرم میشود که منجر به آسیب ملانوسیتها خواهد شد.
درحالیکه اینها همه فرضیات جداگانهای هستند، آنها بخشی از یک تصویر بزرگ هستند و تحقیقات اضافی برای تعیین علت قطعی ویتیلیگو موردنیاز است. ویتیلیگو که ممکن است منجر به بدشکلی بیمار بهصورت ماکولهای گرد شود، معمولاً یا بیضیشکل با حاشیههای محدب احاطهشده توسط پوست معمولی تظاهر مییابند. این اختلال اغلب بهطور کلینیکی تشخیص داده میشود، اما استفاده از لامپ وود ممکن است برای شناسایی آن در افراد دارای پوست روشن مفید باشد. بیوپسی نیز ممکن است برای تأیید فقدان ملانوسیتها در منطقه آسیبدیده مفید باشد.
بااینکه ویتیلیگو بهطورکلی یک مسئله زیبایی تلقی میشود، با پیشرفت اختلالات اتوایمیون مانند بیماری تیروئید، دیابت وابسته به انسولین، بیماری آدیسون و کمخونی پرنیســیوز مرتبط است. کیفیت زندگی در افراد مبتلا به ویتیلیگو اغلب نادیده و دستکم گرفته میشود. ماهیت زیبایی این اختلال میتواند تأثیر منفی بر اعتمادبهنفس، تصویر بدن و روابط نزدیک داشته باشد و همچنین باعث استرس غیرضروری شود. اغلب، این مسائل منجر به جستجوی افراد برای درمان میشوند. میتواند مشکل باشد و به دلیل اینکه مکانیزم دقیق آن درک نشده، یک رویکرد چندوجهی موردنیاز است.
بیشتر بخوانید : علت درد کف پا و درمان آن
روش های درمان ویتیلیگو
در حال حاضر هیچ درمان قطعی برای ویتیلیگو وجود ندارد، اما بسیاری از گزینههای موجود برای درمان ضایعات ویتیلیگو وجود دارند. پاسخ به درمان متغیر است و هیچ گزینه واحدی برای تمام بیماران وجود ندارد. سه رویکرد کلی برای درمان وجود دارد: استتار پوست دپیگمنته شده، بازیابی رنگدانهها و از بین بردن رنگدانههای باقیمانده استتار پوست دپیگمنته شده:
استتار پوست دپیگمنت شده:
درمان استتار یا کاموفلاژ یک روش درمانی غیر دارویی برای ویتیلیگو است. این کار برای پنهان کردن ضایعات ویتیلیگو صورت میگیرد و به تسکینبخش روانی این بیماری برای بیمار کمک میکند. محصولات شامل برنزه کنندهها، لکهبرها، کرمپودرها و پودرها هستند. بیشتر محصولات کرمپودر و پودرهای در دسترس نیاز به کاربرد روزانه دارند و بهراحتی با عرق و اصطکاک پاک میشوند درحالیکه محصولات برنزه کننده، حالت نیمه دائمی دارند. Dihydroxyacetone، جز تشکیلدهنده فعال در اغلب خود-برنزه کنندهها، به پوست یک رنگ قهوهای میدهد که تا ۱۰ روز طول میکشد. برنزه کنندهها باید فقط روی ضایعات ویتیلیگو اعمال شوند تا کنتراست رنگی را به حداقل برسانند و باید به میزان کم روی آرنج، زانوها و دستها استفاده شوند. Exfoliation پوست قبل از استفاده از این محصول در دستیابی به یک کاربرد حتی کمک میکند. محافظت از آفتاب مهم است چون بسیاری از محصولات برنزه کننده حاوی ضد آفتاب نیستند. ضایعات ویتیلیگو فاقد ملانین، ضد آفتاب طبیعی بدن، هستند. به همین دلیل، ضایعات دپیگمنت ریسک بالاتری از آسیبهای خورشید، پیری زودرس و سرطان پوست دارند. کرم ضد آفتاب به جلوگیری از آسیب کوتاهمدت و طولانیمدت کمک میکند و میتواند کنتراست بین پوست معمولی و پوست دپیگمنت شده را به حداقل برساند. بیماران باید از کرم ضد آفتاب ضد آب استفاده کنند که در مقابل اشعهی ماورای بنفش A و ماورا بنفش B محافظت ایجاد میکند و عامل محافظت در برابر خورشید حداقل ۱۵ داشته باشد. کرم ضد آفتاب باید هر ۹۰ دقیقه و بعد از شنا کردن یا عرق کردن تکرار شود.
بازیابی رنگدانه ها:
فوتوتراپی و فوتوکموتراپی: یکی از قدیمیترین روشهای درمانی ویتیلیگو نور UV بوده و استفاده آن در اشکال مختلف متداولترین روش درمانی است. فوتوتراپی شامل UVA و باند باریک UVB یا NB-UVB است. فوتوکموتراپی ترکیبی از یک ماده شیمیایی فوتواکتیو (بهعنوانمثال، psoralen ،khellin) به اضافه UVA یا psoralen plus UVA است. بیمار در PUVA نیاز دارد تا دوز خوراکی psoralen را مصرف کند یا آن را بهطور روزانه از طریق لوسیون، کرم یا محلول استحمام قبل از قرارگرفتن در معرض UVA دریافت کند. در یک کارآزمایی تصادفیسازیشده که به مقایسه PUVA خوراکی با NB-UVB پرداخت، NB-UVB مؤثرتر بود، گرچه هر دو عامل نتایج را تولید کردند. اثر جانبی فوتوتراپی شامل تاول زدن، هیپرپیگمانتاسیون پوست دستنخورده اطراف و بدخیمیهای پوستی نادر است.
درمان مکمل: بیماران اغلب به دنبال محصولات طبیعی هستند تا از بروز بیماریهای مختلف جلوگیری کرده یا آن را به حداقل برسانند. چندین مطالعه درمانهای مکمل را برای ویتیلیگو موردبررسی قرار دادهاند. Ginkgo biloba، دارویی که در پزشکی سنتی چین به کار میرود، به دلیل خواص آنتیاکسیدان و ایمونوم دولاتورى آن بهعنوان یک درمان بالقوه مورد مطالعه قرار گرفته است. در یک مطالعه کوچک دوسوکور و با کنترل پلاسبو، بیمارانی که Ginkgo biloba را ۳ بار در روز گرفتند، به لحاظ آماری تأخیر معنیداری در روند پیشرفت بیماری تجربه کردند. همچنین، بیمارانی که مصرف Ginkgo biloba را میپذیرفتند احتمال بیشتری داشت که افزایش در repigmentation داشته باشند. گفتهشده که Ginkgo biloba در اغلب افراد بهخوبی تحمل میشود، اگرچه برخی از بیماران سردرد، تهوع و خونریزی را گزارش میدهند. اگرچه Ginkgo biloba امیدهایی را در درمان ویتیلیگو نشان میدهد، باید قبل از اینکه به بیماران توصیه شود، مطالعات بیشتری انجام شود.
جراحی: بیمارانی که به درمان دارویی پاسخ ضعیف نشان میدهند ممکن است تحت عمل جراحی پیوند ملانوسیتهای عملکردی قرار بگیرند. روشهای جراحی مختلفی مورد استفاده قرار میگیرند، اما آنها را میتوان به دو دسته اصلی تقسیم کرد: گرافت بافت غنی از ملانوسیت و گرافت سوسپانسیونهای سلول ملانوسیت. توصیه میشود که جراحی فقط روی مناطقی انجام شود که هیچ ضایعه جدیدی به همراه نداشته باشند و در عرض ۱۲ ماه گذشته هیچگونه گسترش ضایعه روی آن وجود نداشته باشد. همچنین، اگر ویتیلیگو بیشتر موضعی باشد، بیماران پیامدهای بهتری دارند نسبت به آنهایی که روی اندامها قرار میگیرد. ریسکها شامل اسکار، شکست گرافت، ضایعات جدید در محل عمل جراحی و هیپرپیگمنتاسیون است.
درمان های موضعی:
به طور کلی، درمان دارویی خط اول برای ویتیلیگو کورتیکواستروئیدهای موضعی (CSs) است که میتواند برای اغلب آسیبهای پوستی به کار رود. اثربخشی کورتیکواستروئیدهای موضعی به تعدیل واکنش ایمنی این داروها نسبت داده میشود. ضایعات ویتیلیگویی روی گردن و صورت نسبت به ضایعات در مناطق دیگر بهتر واکنش نشان میدهند؛ با این حال، استفاده از کورتیکواستروئیدهای موضعی روی صورت به دلیل نازک بودن پوست و جذب متعاقب آن محدود است.
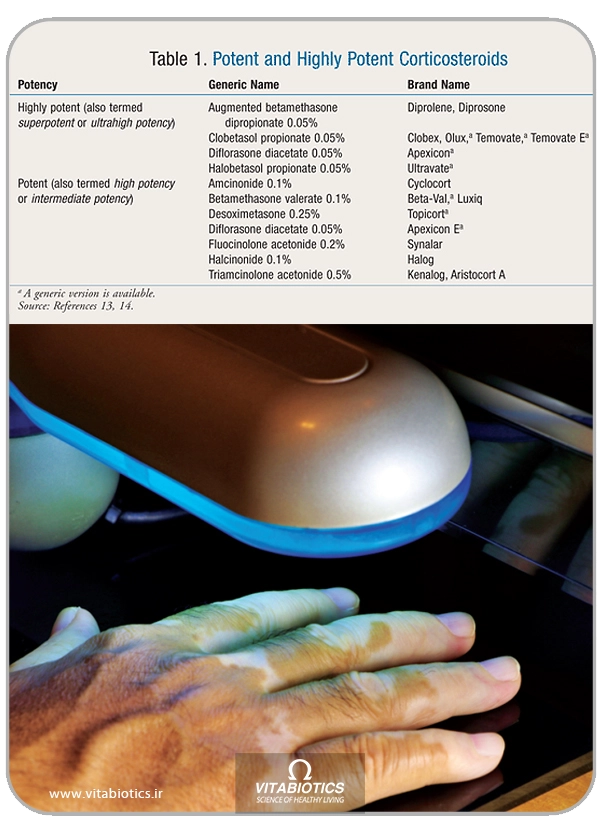
کورتیکواستروئیدهای موضعی قوی مانند بتامتازون والرات (valerate betamethasone) باید ابتدا امتحان شوند و تنها در صورتی که بیمار پاسخ ندهد، کورتیکواستروئیدهای موضعی دارای توان بالا مانند پروپیونات سلوبتاسول(propionate Clobetasol) میتواند مورد استفاده قرار گیرد. نکته مهم این است که کورتیکواستروئیدهای موضعی با توان بالا باید فقط برای ۱ تا ۲ ماه استفاده شوند، پس از آن زمان آنها باید به تدریج به محصول با قدرت کمتر تبدیل شوند. در یک مطالعه، ۱۰ درصد از بیمارانی که برای آنها پروپیونات سلوبتاسول ۰/۰۵(propionate Clobetasol 0/05) درصد تجویز شد، در مقایسه با ۲۵ درصد از آنهایی که با بتامتازون والرات ۰/۰۱ درصد(betamethasone valerate 0/01) درمان شدند، به بازیابی نزدیک به کامل رنگدانهها دست یافتند. کورتیکواستروئیدهای موضعی با توان بالا باید در یک لایه نازک تنها یک بار در روز به ناحیه دپیگمنته مالیده شوند، چرا که این کار به کاهش خطر اثرات جانبی نظیر آتروفی پوستی، اسکریا، فولیکولیت استروئیدی، هیپرتریکوز و آکنه کمک خواهد کرد. جذب سیستمیک نیز یک نگرانی است، به خصوص در بیماران با پوست نازک، آنهایی که دارای مناطق بزرگی از دپیگمنته هستند، آنهایی که ویتیلیگو سر و گردن دارند و کودکان. عوارض جانبی سیستمیک بالقوه شامل بیخوابی، اضطراب، افزایش وزن و نارسایی کلیوی است. مهارکنندههای کلسینورین، ۱٪ پیمکرولیموس(pimecrolimus) و ۰/۰۳٪ تاکرولیموس(tacrolimus) یا ۱۰٪ دیگر گزینههای موضعی اثربخش هستند.
بیشتر بخوانید : علت خشکی زانو
مهارکنندههای کلسینورین اثرات ایمونومدولاتوری بدون عوارض جانبی کورتیکواستروئیدهای موضعی دارند، اما باهمان میزان اثربخشى مانند کورتیکواستروئیدهای موضعی، ضایعات سر و گردن بهترین پاسخ را به مهارکننده هاى کلسینورین مى دهند . استفاده از پانسمانهای هیدروکلوئید همراه با استفاده از مهارکنندههای کلسینورین نشان داده است که repigmentation ضایعات مقاوم روی پا و بازو را افزایش میدهد.
عوارض جانبی مشترک مرتبط با مهارکنندههای کلسینورین شامل اریتم، خارش، سوزش و التهاب است. مهارکنندههای کلسینورین معمولاً به دلیل اثربخشی مشابه و پروفایل اثرات جانبی بهتر تحمل شده، به عنوان جایگزینی برای کورتیکواستروئیدهای موضعی در نظر گرفته میشوند. همچنین، ممکن است در بیمارانی که ضایعات روی صورت یا گردن دارند و مناطقی که استروئید تراپی کمتر مطلوب است، از آنها استفاده شود. Calcipotriene، یک آنالوگ ویتامین D است که توسعه ملانوسیتها را در ویتیلیگو افزایش میدهد. اگرچه نشان داده شده است که calcipotriene نسبت به کورتیکواستروئیدهای موضعی برای مونوتراپی کم اثرتر است، اما هنگامی که با کورتیکواستروئیدهای موضعی ترکیب میشود، نرخ repigmentation افزایش مییابد، تأخیر تا شروع repigmentation کاهش مییابد و پایداری بیشتر آن در مقایسه با دیگر عوامل درمانی مشاهده میشود. عوارض جانبی رایجتر استفاده از calcipotriene شامل اریتم، خشکی، سوزش است.
مهارکنندههای کلسینورین اثرات ایمونومدولاتورى بدون عوارض جانبی کورتیکواستروئیدهای موضعی دارند، اما همانطور که از نظر اثربخشی مشابه کورتیکواستروئیدهای موضعی هستند، ضایعات سر و گردن بهترین پاسخ را به مهارکنندههای کلسینورین نشان میدهند. استفاده از پانسمانهای هیدروکلوئید همراه با استفاده از مهارکنندههای کلسینورین نشان داده است که repigmentation ضایعات مقاوم روی پا و بازو را افزایش میدهد.
عوارض جانبی مشترک مرتبط با مهارکنندههای کلسینورین شامل اریتم، خارش، سوزش و التهاب است. مهارکنندههای کلسینورین به دلیل اثربخشی مشابه و پروفایل اثرات جانبی بهتر تحمل شده، به عنوان جایگزینی برای کورتیکواستروئیدهای موضعی در نظر گرفته میشوند.
همچنین، ممکن است در بیمارانی که ضایعات روی صورت یا گردن دارند، مورد استفاده قرار گیرند، مناطقی که استروئیدتراپی کمتر مطلوب است یک عامل سوم ایمونومودولاتوری موضعی، مانند calcipotriene است. Calcipotriene یک آنالوگ ویتامین D است که توسعه ملانوسیتها را در ویتیلیگو افزایش میدهد.
گرچه نشان داده شده است که calcipotriene نسبت به کورتیکواستروئیدهای موضعی برای مونوتراپی کمتر اثراتر است، اما هنگامی که calcipotriene با کورتیکواستروئیدهای موضعی ترکیب میشود، نرخ بازگردانی رنگدانهها افزایش مییابد، تأخیر تا شروع بازگردانی رنگدانه کاهش مییابد و پایداری بیشتر بازگردانی رنگدانه در مقایسه با دیگر عوامل درمانی دیده میشود. عوارض جانبی اساسی گزارش شده از استفاده از calcipotriene شامل اریتم، خشکی، سوزش است.
از بین بردن رنگدانه های باقیمانده دپیگمنتاسیون:
دپیگمنتاسیون گزینههایی است برای بیمارانی که ویتیلیگو بیش از 50 درصد از بدن آنها را در اختیار خود دارد و در دیگر روشهای درمانی ناموفق بودهاند. Monobenzone و هیدروکینون، عوامل موضعی هستند که برای القای مرگ ملانوسیتهای باقیمانده استفاده میشوند. این عوامل ممکن است در کمتر از یک ماه نتایجی را تولید کنند، اما بیشتر اوقات تا 10 ماه طول میکشد تا به نتایج موردنظر برسد. اثرات جانبی این داروها شامل اریتم، سوزش و احتمال repigmentation است. نتایج دپیگمنتاسیون کامل در حساسیت شدید به نور خورشید وجود دارد، بنابراین مهم است که بر اهمیت استفاده از کرم ضد آفتاب روزانه در بیمارانی که این درمان را انتخاب میکنند، تأکید شود.















بسیار عالی
سلام کاربر عزیز…
خوشحالیم که مورد توجه شما قرار گرفته …
عالی است
موفق باشید
سلام کاربر عزیز…
ممنون از توجهتون.