یائسگی توقف کامل قاعدگی به دنبال از دست دادن عملکرد فولیکول تخمدان است. در سطح جهانی، میانگین سنی یائسگی ۴۸.۸ سال است. به طور متوسط، حدود ۴ سال قبل از آخرین دوره قاعدگی، سیکلهای قاعدگی به طور فزاینده نامنظم میشوند و احتمال عدم تخمکگذاری بیشتر میشود، زمانی که به آن گذار یائسگی میگویند. در دوران گذار یائسگی، فعالیت فولیکولی تخمدان ناسازگار و تولید استروژن باعث میشود که اکثر زنان عالم را تجربه کنند.
علائم یائسگی
شایعترین علائم، علائم وازوموتور (VMS) هستند، اما خشکی واژن، بدتر شدن خواب و خلق نامطلوب نیز همراه با خونریزی غیرطبیعی رحم و تغییرات در میل جنسی رخ میدهد. این مقاله بر روی علائمی تمرکز دارد که بیشترین اختلال را ایجاد میکنند و اغلب زنان را به دنبال درمان VMS سوق میدهند.
بیش از 75 درصد از زنان VMS (همچنین به عنوان گرگرفتگی شناخته میشود) گزارش میکنند. VMS اثرات نامطلوبی بر کیفیت زندگی از جمله اختلال در کار، خواب و روابط شخصی دارد. به طور کلی، VMS میتواند برای ماهها تا دههها ادامه داشته باشد، اما معمولاً همزمان با انتقال یائسگی ظاهر میشود. عوامل محیطی، سبک زندگی، اجتماعی-فرهنگی و احتمالاً ژنتیکی بر شروع و مدت VMS تأثیر میگذارند. علاوه بر این، افرادی که سیگار میکشند و افرادی که BMI بالایی دارند، افزایش طول مدت کلی VMS را گزارش میدهند.
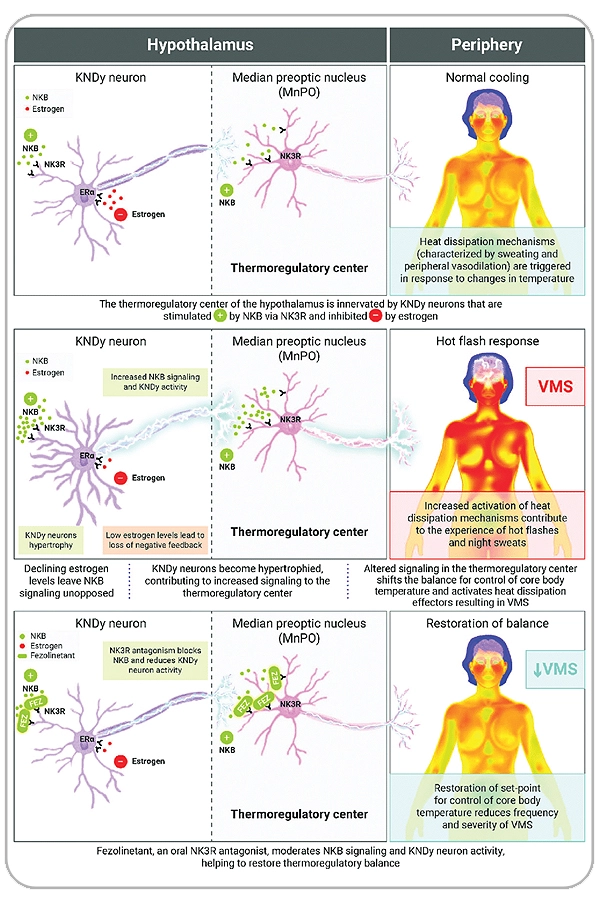
پاتوفیزیولوژی VMS به طور کامل شناخته نشده است. با این حال، برخی از محققان فرض میکنند که گرگرفتگی با اختلال در عملکرد سیستم تنظیمکننده حرارت در هیپوتالاموس مرتبط است. باریک شدن “منطقه گرما خنثی” (یعنی محدوده دمایی که در آن فرد احساس راحتی میکند) منجر به درک گرمای بیش از حد و به دنبال آن اتساع عروق و متعاقب آن انقباض عروق میشود. هدف اصلی درمان در دوران گذار یائسگی و پس از آن، کاهش علائم است.
درمانهای یائسگی
درمانهای تثبیت شده، مانند هورموندرمانی، استروژن کافی برای کاهش یا حذف VMS فراهم میکند. درمانهای غیرهورمونی اولیه برای VMS، مهارکنندههای انتخابی بازجذب سروتونین (SSRIs)، مهارکنندههای بازجذب سروتونین-نوراپینفرین (SNRIs) و گاباپنتین هستند.
این درمانهای غیرهورمونی نسبت به هورموندرمانی کارایی کمتری دارند، اما میتوانند برای بسیاری از زنان با موارد منع مصرف هورموندرمانی (مانند کسانی که سابقه سرطان پستان با گیرنده استروژن مثبت دارند) استفاده شوند.
با این حال، تنها هورموندرمانی و یک SSRI، پاروکستین مزیات، برای درمان VMS مورد تأیید FDA هستند. بسیاری از زنان نمیتوانند یا ترجیح میدهند هورموندرمانی را انجام ندهند. اکنون، مطالعات نشان دادهاند که آنتاگونیستهای گیرنده نوروکینین 3 دارای سطحی از اثربخشی در برابر علائم وازوموتور هستند که مشابه هورموندرمانی است.

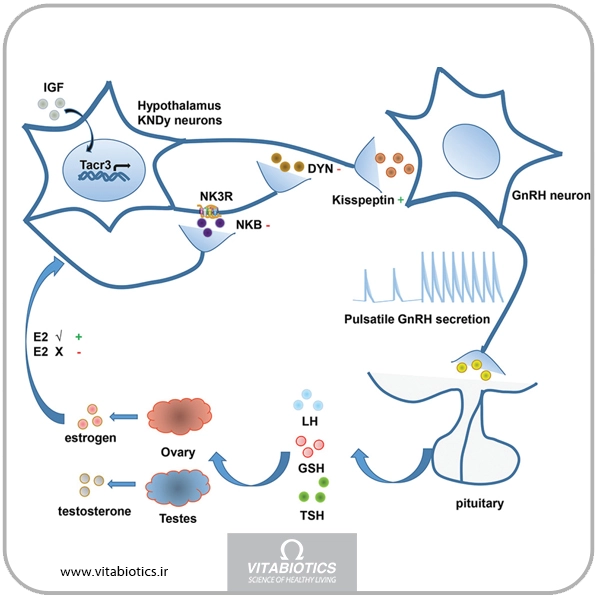
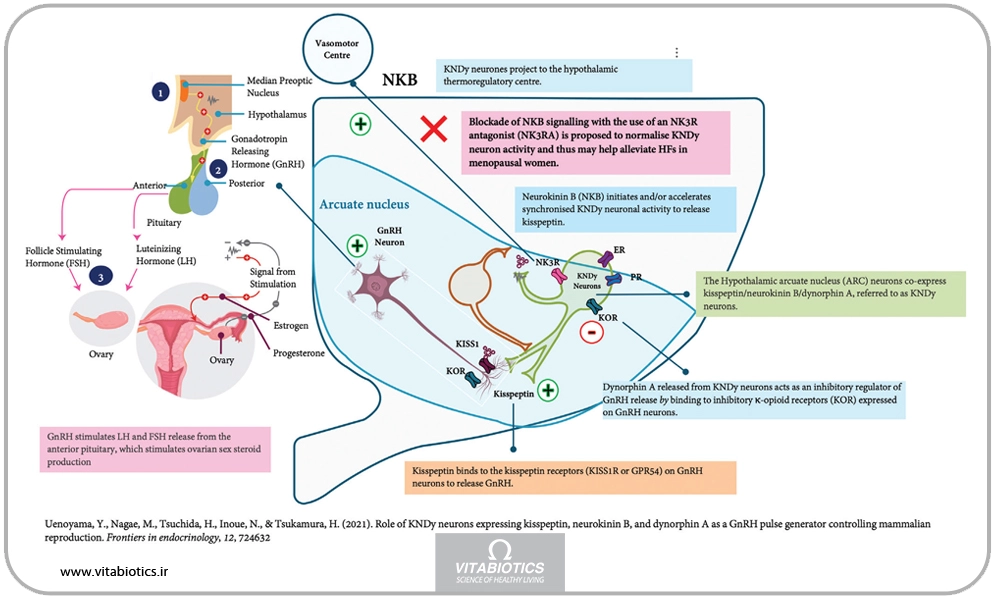
پیشرفتهای چند سال گذشته پاتوفیزیولوژی جدید VMS را مورد توجه قرار داده است و بنابراین نوروکینین B و گیرنده آن، گیرنده نوروکینین 3 (R3NK) را هدف قرار داده است. در پاسخ به کاهش (یا تغییرپذیری) در سطوح سیستمیک استروژن، نورونهای هیپوتالاموس که کیسپپتین، نوروکینین B و دینورفین (نورونهای KNDy) تولید میکنند، تکثیر میشوند. علاوه بر این، بیان کیسپپتین، نوروکینین B و دینورفین در نورونهای KNDy زمانی که سطح استروژن حفظ شود، کاهش مییابد.
آنتاگونیست چیست؟ (R3NK)
دسته جدیدی از درمانها که از این پتانسیل برای قطع سیگنالهای نوروکینین B و تسکین VMS استفاده میکنند، منجر به ایجاد چندین آنتاگونیست R3NK شده است که در مراحل مختلف فرآیند تأیید FDA هستند. Fezolinetant اولین آنتاگونیست R3NK است که تأییدیه FDA را دریافت کرده است.
در کارآزماییهای تصادفیسازیشده و کنترلشده با دارونما (RCTs)، زنانی که برای دریافت فزولینتانت 90 میلیگرم دو بار در روز تعیین شده بودند، متوجه کاهش چشمگیر امتیازات روزانه VMS، همتراز با هورموندرمانی، و بهبود کیفیت خواب در طول دوره 12 هفتهای مطالعه شدند.
به نظر میرسد که آنتاگونیستهای R3NK از نظر کاهش فرکانس و شدت افسردگی همچنین کارایی بهتری نسبت به داروهای SNRI و SSRI برخوردارند.
ظهور آنتاگونیستهای R3NK نشاندهنده یک دوره جدید هیجانانگیز در پزشکی یائسگی است، زیرا به نظر میرسد که آنها یک جایگزین بسیار مؤثر و غیر هورمونی برای کسانی هستند که نمیتوانند استروژن مصرف کنند.

کارآزماییهای بالینی با آنتاگونیستهای R3N نشان دادهاند که حداقل 62-93 درصد کاهش VMS را ایجاد میکنند، در حالی که بهترین نتایج برای SNRIs و SSRIs به ترتیب 48-67 درصد بوده است، با توجه به کاهش تنها در پنج مورد از هفت RCT10 . همچنین، باید توجه داشت که SSRIs و SNRIs در مقایسه با آنتاگونیستهای R3NK (29 درصد در مقابل 7 درصد) عوارض جانبی بیشتری مانند حالت تهوع، فشار خون بالا، و حوادث قلبی عروقی در دوزهای بالا دارند، که ممکن است به دلیل این عوارض جانبی نیاز به قطع زودهنگام درمان با آنها برای برخی افراد وجود داشته باشد.
در کارآزماییهای بالینی، آنتاگونیستهای R3NK به خوبی با عوارض جانبی کمی تحمل میشوند، به ویژه مرتبط با دستگاه گوارش. شایعترین عوارض جانبی فزولین تانت (یک نوع R3NK) معمولاً شامل حالت تهوع (اگرچه کمتر از SNRIs و SSRIs)، اسهال، خستگی، عفونتهای دستگاه ادراری، عفونتهای دستگاه تنفسی فوقانی، سینوزیت، سردرد و سرفه است. شایعترین این عوارض جانبی، به دوز بستگی دارد و احتمال بیشتری در دوزهای بالای 120 میلیگرم در روز نسبت به رژیمهای دوز کمتر دارند.
با این حال، فزولینتانت برای زنانی که از داروهایی استفاده میکنند که آنزیم سیتوکروم CYP1A2(P450 1A2) را مهار میکنند، منع مصرف دارد و عملکرد کبد باید هر سه ماه یکبار برای نه ماه اول استفاده، کنترل شود.
ظهور آنتاگونیستهای R3NK نشاندهنده یک دوره جدید هیجانانگیز در پزشکی یائسگی است، زیرا به نظر میرسد که آنها یک جایگزین بسیار مؤثر و غیر هورمونی برای کسانی هستند که نمیتوانند استروژن مصرف کنند.
و ترکیبات پروژسترون آنتاگونیستهای R3NK همچنین ممکن است اختلال خواب را کاهش دهند، که یک مسئله رایج در دوران گذار یائسگی است. با استفاده گسترده تر از جمعیت، موقعیت آنها در مجموعه درمانهای VMS توسط پزشکان باید به خوبی تثبیت شود.